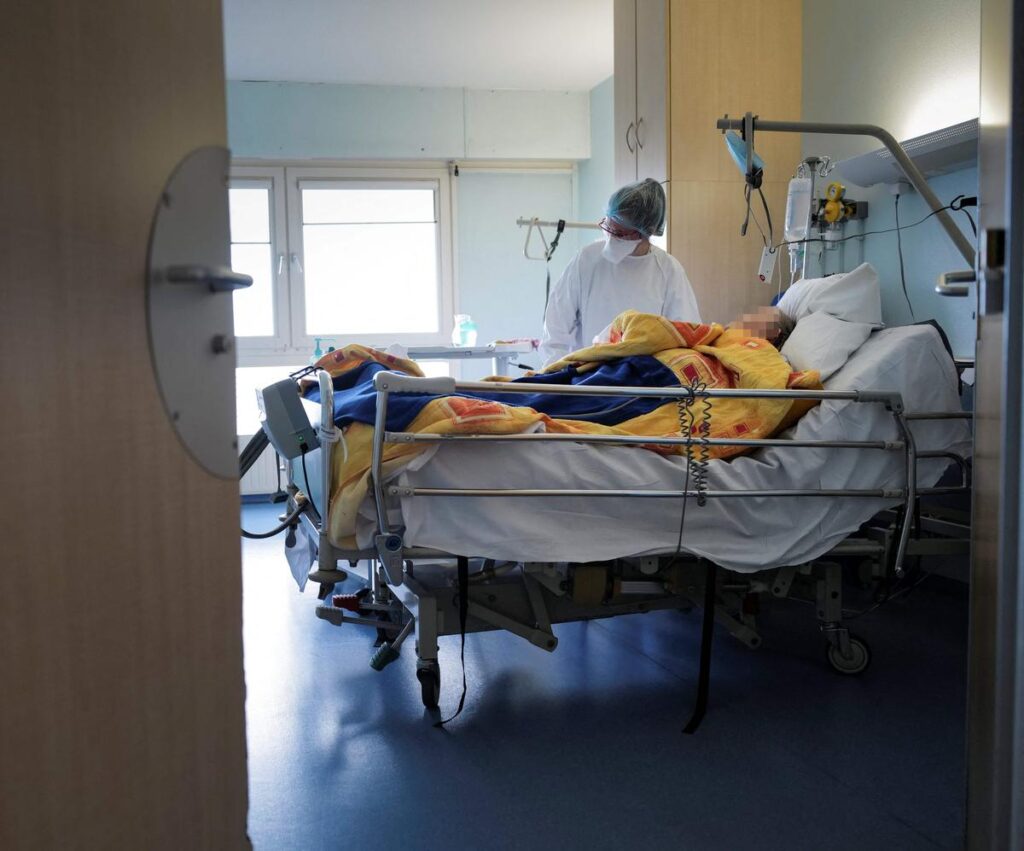
Un diagnóstico equivocado que marcó una vida
La historia de una mujer italiana expone de forma cruda cómo un error puede condicionar años enteros de existencia. En 2006, durante una visita al hospital de Volterra por una intervención ortopédica, los médicos detectaron supuestamente un linfoma en fase terminal. A partir de ese momento, la paciente, de 42 años, quedó atrapada en una espiral de pruebas y tratamientos devastadores. El hallazgo, que apuntaba a un cáncer del sistema linfático con afectación intestinal, desencadenó una cadena de decisiones clínicas que después se revelaría errónea.
Años de tratamientos innecesarios
Tras el diagnóstico, la mujer fue derivada al hospital universitario de Pisa para recibir quimioterapia. Entre enero de 2007 y mayo de 2011, fue sometida a regímenes de altas dosis que la dejaron exhausta y con secuelas persistentes. Durante ese periodo, sufrió episodios de depresión y un marcado desequilibrio hormonal, efectos colaterales que impactaron su salud física y mental. La sombra del supuesto cáncer condicionó su trabajo, su vida familiar y su confianza en el sistema sanitario. Cada ciclo suponía más toxicidad acumulada y menos claridad sobre los resultados reales.
El giro: cuando la verificación lo cambia todo
Al finalizar los tratamientos, una biopsia de control en otro centro levantó una duda radical: no había rastro del cáncer. Posteriores evaluaciones por el Departamento de Medicina Interna y Especialidades Médicas de Génova confirmaron en mayo de 2011 que no existían antecedentes que sustentaran el diagnóstico inicial. La expresión que sintetiza el caso —“tratamientos erróneos, inútiles y nocivos”— resume la gravedad de lo ocurrido. Aquello que se asumió como una certeza clínica resultó ser una cadena de interpretaciones fallidas y procedimientos injustificados.
Consecuencias humanas y clínicas
Más allá de los costes económicos, la mujer soportó un desgaste emocional y físico que difícilmente se cuantifica. La quimioterapia afecta el sistema inmunitario, el metabolismo y la esfera psicológica, y sus secuelas pueden perdurar años. La incertidumbre sobre su fertilidad, los trastornos del sueño y la fatiga crónica se sumaron a una sensación de impotencia ante la autoridad médica. La paciente, que había confiado de buena fe en un protocolo, se encontró con que su cuerpo había sido sometido a un daño evitable.
Responsabilidades y reparación
Tras un proceso judicial prolongado, el hospital fue condenado a indemnizar a la afectada con 500.000 euros. La cifra busca compensar el perjuicio biológico, el daño moral y los gastos asociados a años de vida truncados por un diagnóstico infundado. Aunque el dinero no borra las cicatrices, establece un precedente relevante sobre la importancia de la diligencia y la verificación independiente de hallazgos críticos. Para el sistema sanitario, el caso es un recordatorio de que la confianza se construye con rigurosidad y transparencia, y se erosiona con cada omisión.
Una cita que resuena
“Nadie puede devolverme los años, pero sí podemos evitar que otra persona pase por lo mismo. La verdad, por dolorosa que sea, siempre llega más lejos.”
¿Cómo prevenir que se repita?
La medicina moderna dispone de herramientas para minimizar el error, pero requiere cultura de seguridad y procedimientos claros. La doble lectura de biopsias, la discusión en comités multidisciplinares y la promoción del derecho a una segunda opinión son pilares que reducen el riesgo. También lo es el registro completo de la trazabilidad diagnóstica, de modo que cada decisión quede anclada en evidencia sólida. En un contexto de presión asistencial y recursos limitados, estos mecanismos actúan como barreras frente a la prisa y la inercia.
- Solicitar una segunda opinión ante diagnósticos de alto impacto clínico y vital.
- Exigir confirmación histológica por al menos dos patólogos independientes.
- Revisar la coherencia entre pruebas de imagen, datos clínicos y resultados de laboratorio.
- Documentar cada decisión terapéutica con justificación técnica y consentimiento informado.
- Facilitar apoyo psicológico desde el primer momento para mitigar el impacto emocional.
Lecciones para profesionales y pacientes
Para los profesionales, el caso subraya la obligación de la cautela diagnóstica, especialmente cuando el tratamiento implica riesgo alto. No basta con una sola pieza de evidencia: se requiere convergencia de datos y verificación cruzada. Para los pacientes, es un llamado a hacer preguntas, a conocer alternativas y a ejercer su derecho a la información y a la duda razonable. La relación médico‑paciente se fortalece cuando hay escucha activa y se comparte la carga de la decisión.
Un antes y un después
La indemnización de 500.000 euros no cierra todas las heridas, pero ilumina un camino hacia la responsabilidad y la mejora sistémica. En una época en la que la medicina es cada vez más compleja, la verificación, la transparencia y la humildad profesional son tan esenciales como la tecnología. Este caso recuerda que la primera obligación de la medicina es no dañar, y que asegurar ese principio exige controles, cultura de aprendizaje y una mirada constante a la evidencia más robusta.